Il sistema del sangue e del plasma italiano è in continua evoluzione, dove sta andando? Quali le novità introdotte negli ultimi anni e perché?
Non si tratta di domande retoriche. Sull’universo sangue si dice e si scrive molto, ma i meccanismi che lo regolano sono complessi e non sempre vengono raccontati per intero. Proviamo a fare un po’ di chiarezza, anche alla luce degli ultimi eventi che stanno modificando l’assetto di questo universo dal profondo e in maniera irreversibile. Per questo noi di Donatorih24 abbiamo deciso di raccontare quelle che sono per noi le 10 cose che tutti dovrebbero sapere sul sistema sangue e plasma. E lo facciamo nel modo più semplice che ci possa venire in mente: con un elenco ragionato.
1.PLASMA E SANGUE, CUGINI CON “CARRIERA DIVERSA”
 Innanzitutto le basi: al centro di questo universo in Italia ci sono i donatori e i centri trasfusionali. Qui si può donare sangue intero, plasma e piastrine (per mezzo dell’aferesi) . Il sangue rimane nel centro trasfusionale dove viene scomposto e dove ha luogo la produzione di emocomponenti (globuli rossi, piastrine, plasma).
Innanzitutto le basi: al centro di questo universo in Italia ci sono i donatori e i centri trasfusionali. Qui si può donare sangue intero, plasma e piastrine (per mezzo dell’aferesi) . Il sangue rimane nel centro trasfusionale dove viene scomposto e dove ha luogo la produzione di emocomponenti (globuli rossi, piastrine, plasma).
La parte liquida, il plasma, viene suddivisa in modo da seguire percorsi differenti. Una parte quindi rimane in ospedale per uso terapeutico (plasma fresco congelato), l’altra parte viene inviata alle aziende farmaceutiche per alimentare il canale di conto-lavorazione (vale a dire la lavorazione industriale fatta da terzi per conto dello Stato o delle regioni) che infine porterà a ottenere prodotti plasmaderivati che vengono restituiti allo Stato (attraverso le Regioni che in tutte le fasi restano sempre proprietario del plasma).
Forse non molti sanno che è possibile donare direttamente il plasma, procedimento che si chiama plasmaferesi. Tale donazione dura in media di più di quella “tradizionale” – circa cinquanta minuti – e segue un processo ben definito. Una volta prelevato il sangue, esso viene immediatamente separato all’interno di una macchina per far in modo che la parte dei globuli rossi venga in seguito reinfusa nella vena del donatore. Il risultato della donazione è una sacca (o unità) di plasma di 700 m (decreto ministero della Salute 2 novembre 2015)
2.I PLASMADERIVATI
I plasmaderivati sono dei medicinali indispensabili per vivere una vita nornale.
 Come detto in precedenza, in Italia il plasma, donato resta sempre di proprietà dello Stato . Così non è invece in altri paesi europei dove il plasma può essere acquistato da privati. Cosa avviene nei due casi?
Come detto in precedenza, in Italia il plasma, donato resta sempre di proprietà dello Stato . Così non è invece in altri paesi europei dove il plasma può essere acquistato da privati. Cosa avviene nei due casi?
Nel primo, che riguarda i plasmaderivati prodotti attraverso il conto lavorazione citato al punto 1, il plasma, statale, viene lavorato per suo conto dalle farmaceutiche.
Nel secondo, quello dei plasmaderivati cosiddetti commerciali, il plasma viene acquistato (da centri trasfusionali esteri) dall’industria farmaceutica che successivamente lo lavora portando sul mercato il prodotto finito. I due procedimenti di lavorazione sono assolutamente identici, vengono applicate analoghe metodologie di controllo. Il meccanismo del conto-lavorazione permette che il plasma resti proprietà pubblica (delle Regioni in cui avviene la raccolta).
I plasmaderivati in conto lavorazione sono meno costosi dei plasmaderivati commerciali. I plasmaderivati commerciali non valorizzano il plasma italiano e la fatica che i nostri donatori fanno. Il modello operativo italiano prevede quindi un’organizzazione a rete formata da: sistema sanitario nazionale, amministrazioni regionali e associazioni riconosciute per la raccolta.
Le Regioni mantengono la proprietà del plasma e lo conferiscono in conto lavorazione alle farmaceutiche dietro adeguato compenso. Esse provvederanno alla produzione dei farmaci plasmaderivati attraverso attività di frazionamento: questi farmaci vengono quindi consegnati alle strutture regionali sistema sanitario nazionale.
Le attività in conto lavorazione hanno in Italia un valore annuo pari a circa 150 milioni di euro. Di fatto, tale valore è ascrivibile a un mercato di servizi, i cui prodotti sono parte di un mercato più ampio di farmaci plasmaderivati che ha un valore annuo complessivo a circa 600 milioni di euro.
3. A COSA SERVONO I PLASMADERIVATI
I plasmaderivati sono farmaci impiegati per il trattamento di malattie gravi e di interventi di urgenza, tra di essi ci sono: le immunoglobuline (destinate ad esemipio, alla cura di tetano, vaiolo, epatite virale), l’albumina (usata ad esempio per trattare stati di shock, itteri neonatali, ipoproteinemie), i fattori della coagulazione (in particolare il fattore VIII e IX per la cura dell’emofilia, il fattore VII e X per cure epatiche) i fibrinogeni (essenziali per permettere la coagulazione del sangue).
I plasmaderivati possono essere costituiti sia da proteine derivate da plasma di sangue umano che dai cosiddetti fattori ricombinanti, sviluppati da colture cellulari geneticamente modificate. In Italia i plasmaderivati sono sempre interamente a carico del sistema sanitario nazionale e per lo più a somministrazione ospedaliera.
Il processo produttivo di tali farmaci derivati da plasma umano richiede come è facile immaginare avvertenze particolari per evitare che il loro utilizzo crei la trasmissione di malattie infettive, come per altro è accaduto prima dello scandalo del sangue infetto .
Come dicevamo, a seconda dei paesi la materia prima, quindi il plasma, viene ottenuta in maniera gratuita o a pagamento: in Italia vige il principio di gratuità, dettato soprattutto da ragioni di sicurezza sanitaria, perché il conferimento di plasma da parte di donatori su base volontaria e disinteressata viene associato a una fonte di approvvigionamento sana
4. L’AUTOSUFFICIENZA DEL SISTEMA
L’autosufficienza del sangue, dopo decenni, è stata faticosamente raggiunta in Italia. Resta il fatto che alcune Regioni riescono a raccogliere più sangue e altre meno, quest’autosufficienza è quindi il risultato di uno scambio costante: ad esempio, se il Lazio è in emergenza, chiede alla Toscana, che in quel momento ha scorte.
Per il plasma invece l’autosufficienza è un obiettivo ancora lontano. Il sangue intero si può conservare per poco tempo, il plasma lo puoi surgelare e conservare anche a lungo e si presta alla produzione industriale. Inoltre il sangue intero lo puoi donare una volta ogni tre mesi, mentre il plasma si ottiene con una tecnica diversa, la plasmaferesi, che in alcuni paesi (come gli Usa) si fa anche due volte a settimana. E poi c’è il fatto che la plasmaferesi richiede molto tempo rispetto alla donazione “semplice”. L’Italia è quindi dipendente dall’estero. Grande “produttore” di plasma sono gli Stati Uniti, dove come dicevamo, la donazione di plasma viene remunerata.
5.I RETROSCENA SUL SIGNIFICATO DI AUTOSUFFICIENZA
Nel settembre scorso DonatoriH24 è entrato in possesso del verbale di audizione dell’Autorità garante della concorrenza e del mercato risalente al 14 giugno scorso. Un documento in cui si riportano le dichiarazioni dei dirigenti del Centro nazionale sangue: il direttore generale Giancarlo Liumbruno, il responsabile del settore plasma e medicinali plasmaderivati Gabriele Calizzani e la responsabile del servizio legale, Patrizia Fetta. Durante questa audizione, il dottor Luca Arnaudo dell’Autorità garante chiede al Cns chiarimenti sul concetto e obiettivo di autosufficienza nazionale.
“In particolare – si legge nel documento – per quanto riguarda la scelta dei plasmaderivati da produrre, tenuto conto della circostanza che, nelle audizioni sin qui tenute per il presente procedimento, sono emerse valutazioni discordanti rispetto alla compatibilità con tale obiettivo delle diverse gare di conto-lavorazione bandite dai raggruppamenti regionali”.
E qui le risposte dei dirigenti del Cns: “I rappresentanti del Cns – si legge nel verbale di audizione – fanno presente che tale concetto (quello di autosufficienza, ndr) – non va preso alla lettera, ma deve piuttosto essere inteso come un forte incentivo al miglioramento delle attività di raccolta sangue/plasma su base nazionale (…). In una prospettiva operativa, peraltro, a fronte delle attuali condizioni e tendenze di donazione esistenti in Italia, il raggiungimento di una totale autosufficienza non solo non è materialmente possibile, ma neppure auspicabile, in quanto ciò potrebbe comportare difficoltà di “agganciare” il mercato dei plasmaderivati c.d. commerciali nell’eventualità di particolari necessità di rifornimento”.
Il ragionamento è semplice: l’autosufficienza del plasma è un traguardo molto difficile, far coesistere due modalità parallele è per il nostro paese fondamentale: da un lato si deve continuare con le donazioni etiche, dall’altro si deve restare su un mercato per quella quota di prodotto che ci manca. Ciò perché restare con un piede sul mercato (che è sempre fluttuante) ci permette di avere una costanza nell’accesso al prodotto e quindi un controllo del suo prezzo.
Questo mantenendo però due paletti ben saldi: un servizio trasfusionale nazionale e l’eticità della donazione. Altrimenti il rischio è andare incontro alla donazione di plasma a pagamento, oppure arrivare a cedere all’industria la raccolta del plasma lasciando alle associazioni e agli ospedali solo quella del sangue intero, eventualità che modificherebbe profondamente il sistema sangue come lo conosciamo e che è universalmente riconosciuto come un esempio da seguire.
I rischi della deriva ci sono quindi: per questo è importante che tutti i passaggi che stiamo elencando, anche quelli che possono essere sinonimo di interessi particolari, siano trasparenti e a conoscenza di tutti. Devono essere raccontati a tutti, soprattutto a chi la mattina si alza, non fa colazione e decide di dedicare del tempo agli altri facendosi un prelievo di sangue, un gruppo alquanto nutrito, visto che parliamo di due milioni di persone.
Chi dona il suo tempo e il suo corpo oggi lo fa con l’unica spinta di fare una cosa utile alla collettività, e ha quindi il diritto di conoscere tutti i meccanismi che dietro quella provetta si mettono in moto.
Il plasma infatti è una materia prima importante, al pari dell’acqua, e pensare che dietro di essa ci siano speculazioni e interessi potrebbe demotivare molti. La sensazione di noi di Donatorih24 è che oggi si stia giocando una partita delicata in cui entrano in campo equilibri particolari, che vanno dal potere degli attori coinvolti a interessi economici: si sta giocando il futuro dei donatori, un patrimonio inestimabile per un paese, ma forse da alcuni visti come un’anomalia da correggere, magari con la remunerazione e quindi applicando metodi mercantili a un mondo che finora ha funzionato ruotando intorno alla solidarietà ed è considerato un esempio virtuoso (leggi qui l’approfondimento di Donatorih24).
6.ITALIA PAESE VIRTUOSO, PER QUANTO ANCORA?
La domanda è legittima dopo il ragionamento fatto fin qui? Crediamo di sì. In Italia all’inizio del 1900 il sangue era a pagamento: chi se lo poteva permettere lo comprava e sopravviveva, gli altri morivano. Solo la forza di volontà e determinazione di una parte della società civile è riuscita a far cambiare le leggi e oggi nel nostro paese la donazione è vista come un dovere civico: nessuno può essere obbligato a donare, ma la consapevolezza che il sangue è un farmaco non sintetizzabile artificialmente deve spingere a donare tutti coloro che sono in buona salute per poterlo fare e hanno i requisiti di idoneità.
Oltre ad essere volontaria, la donazione del sangue deve essere gratuita, periodica e anonima. La solidarietà di un sistema sangue basato su donazioni anonime è quindi un valore importante. Tanti fattori ci stanno dicendo che esso però rischia di soccombere a interessi nuovi, economici prima di tutto. E la partita si gioca, per i motivi espressi ai punti precedenti, soprattutto sul plasma. Vediamo i fatti. Il plasma è un bene fondamentale. Dalla metà degli anni Ottanta la sua lavorazione in Italia è stata eseguita in monopolio da un’impresa italiana, Farma Biagini, poi Kedrion spa di Lucca.
Una legge del 2005 (la numero 219), resa effettiva nel 2014, ha però eliminato il vincolo della localizzazione di tutti gli impianti di lavorazione del plasma su territorio italiano. Oggi, perché un’impresa possa svolgere attività è richiesto che gli impianti di lavorazione siano insediati in paesi dell’Ue, dove il plasma non sia ceduto a fine di lucro.
Questo ha aperto la possibilità ad altre società di partecipare alle gare regionali per la produzione di plasmaderivati. Per forza maggiore, si è allargato il bacino di interessi e le visioni strategiche che questi interessi portano non necessariamente coincidono con il bene della collettività. In Italia, la materia prima per la produzione di plasma viene fornita dalla struttura pubblica che paga l’industria per la lavorazione.
Successivamente, l’industria restituisce il plasma lavorato alla struttura regionale che a sua volta lo distribuisce attraverso il canale dell’assistenza pubblica. Vale a dire, se all’estero il donatore viene pagato per la donazione e il farmaco viene poi elaborato dalle industrie farmaceutiche e venduto a banco, in Italia mettiamo in gara la derivazione dei farmaci dal plasma dei nostri donatori seguiti dal nostro servizio trasfusionale.
7. I RAGGRUPPAMENTI REGIONALI
Il 5 dicembre 2014 il ministero della salute individua i “centri e aziende di frazionamento e produzione di emoderivati autorizzati alla stipula delle convenzioni con le regioni”. Vengono autorizzate cinque multinazionali: Kedrion (Italia), Behring (Australia), Grifols Italia (Spagna), Octapharma Italy (Svizzera), Baxter Manifactoring, oggi Baxter-Baxalta assorbita da Shire.
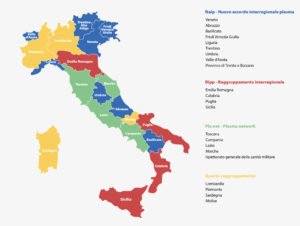
Nel 2015 Il “pianeta” plasma, nel suo assetto regionale, dopo l’apertura alle società farmaceutiche, si organizza in aggregazioni interregionali. I gruppi sono 4:
- NAIP (in blu nella cartina) – la sigla sta per Nuovo accordo interregionale plasma. Capofila è la regione Veneto, le altre sono Abruzzo, Basilicata, Friuli-Venezia Giulia, Liguria, Trentino, Umbria, Valle d’Aosta, Province di Trento e Bolzano; si parla della gestione di circa 185mila kg di sangue.
- RIPP (in rosso nella cartina) – la sigla sta per Raggruppamento interregionale Plasma/Plasmaderivati – Capofila è la regione Emilia Romagna, le altre sono: Calabria, Puglia, Sicilia, tale raggruppamento conta un potenziale di 200mila kg di sangue
- Pla.Net (in verde nella cartina) – la sigla sta per Plasma Network, capofila la regione Toscana, le altre sono Campania, Lazio, Marche e Ispettorato generale della Sanità Militare. Si stimano 162mila kg di sangue come potenziale
- L’ultimo raggruppamento (in giallo nella cartina) vede come capofila la Lombardia con Piemonte, Sardegna e Molise che conta circa 234mila kg.
8. GARE PER ASSEGNAZIONE E LAVORAZIONE DEL PLASMA
Il 25 marzo 2016 a tempo di record rispetto alla data di formazione del raggruppamento stesso, l’appalto per lavorare il plasma del NAIP viene assegnato al “miglior offerente”: la multinazionale australiana Behring CSL. Un contratto valido fino al 2021, con possibile rinnovo biennale e ulteriore proroga di sei mesi, per un importo complessivo di 200.250.000 euro netti.
Da più parti, anche all’interno delle associazioni di donatori, è criticata la velocità di pubblicazione e assegnazione nonché i parametri di punteggio in base a “qualità” (10 per cento) e “economicità” (90 per cento)” contenuti nel capitolato. Il nuovo codice degli appalti pubblici emanato il 18 aprile non lo avrebbe permesso. Le due aziende escluse (Kedrion e Grifols) ricorrono al Tar del Veneto. Kedrion punta sul fatto che uno stabilimento Behring in cui dovrebbe transitare il plasma italiano è in Germania.
La legge italiana esclude stabilimenti in nazioni (anche Ue) in cui è ammessa donazione a scopo di lucro (la Germania). In un primo momento il Tar del Veneto accoglie i ricorsi, poi rigettati dal Consiglio di Stato per cui la Behring CLS ha potuto tornare a lavorare e trasformare il plasma dei donatori del NAIP. Il plasma può quindi essere lavorato negli stabilimenti Behring di Berna, pur con stoccaggio e “logistica” in una società collegata in Germania.
Nonostante il rigetto del Consiglio di Stato sia datato 16 gennaio 2018, già dal primo maggio 2017 la Behring aveva iniziato a ritirare il plasma dai Centri trasfusionali del Veneto e delle altre 8 fra regioni e province autonome. In totale (secondo i dati del Centro nazionale sangue) i chilogrammi raccolti e inviati alla trasformazione da parte del NAIP nel 2017 sono stati esattamente 194.993.
L’Emilia Romagna, ha indetto la gara nel dicembre del 2016. Organizzata tramite la centrale d’acquisti Intercent-ER, la gara è stata aggiudicata nel settembre del 2017 al RTI (raggruppamento temporaneo) composto dalle società Kedrion e Grifols. Si tratta di un contratto di 5 anni con possibile rinnovo triennale per un importo complessivo di 224.000 euro. Le società Baxter e Behring CSL hanno sollevato la questione di anticoncorrenzialità del RTI che ha vinto la gara, quindi al momento è tutto sospeso.
In Toscana attraverso l’ente di supporto tecnico-amministrativo regionale Estar il 19 luglio 2018 la gara è stata aggiudicata al RTI Baxter/Baxalta per un importo complessivo quinquennale con possibile proroga di due anni e ulteriore di massimo sei mesi con decorrenza dal primo aprile del 2020, di euro 92.611000,00 iva esclusa.
Secondo documenti datati gennaio 2018 a disposizione dell’Autorità garante della concorrenza e del mercato, infine, risulta che la pubblicazione del bando di gara per il quarto e ultimo raggruppamento regionale fosse attesa entro l’anno 2018, che sta però volgendo al termine senza novità. (punto n. 16 del documento scaricabile qui)
9. I RETROSCENA DELLE GARE: NUOVI ATTORI, RISPARMI O INTERESSI?
Quali sono gli interessi economici che ruotano oggi intorno all’universo sangue?
L’accordo del Veneto è stato presentato come un accordo estremamente vantaggioso in termini di costo. Un accordo con un prezzo che altre Regioni faticherebbero a ottenere, ma la questione è che in quell’accordo la qualità è stata valutata solo per il 10 per cento. Altre Regioni, come la Toscana, hanno optato per avere un livello di qualità superiore: il 70 per cento. Anche perché, hanno spiegato i dirigenti del sistema trasfusionale Toscano, «il risparmio in quel contesto non significa risparmio in assoluto» (leggi qui l’approfondimento di Donatorih24).
In tale contesto, seppur la parola “qualità” si riferisca ai servizi collegati al farmaco e non al farmaco stesso (la cui “qualità” è definita da standard internazionali decisi dall’agenzia del farmaco, Aifa), essa è fondamentale nella gestione organizzativa ed economica.
In Toscana, ad esempio, sono stati introdotti dei parametri ritenuti fondamentali dal sistema sangue della Regione, come il supporto nell’utilizzo delle eccedenze e quello relativo alla cooperazione internazionale in nome dello “zero spreco” e di una valorizzazione massima del tempo e del sangue dei donatori volontari.
Punteggi alti sono stati pervisti anche per le farmaceutiche che operano in maniera adeguata rispetto al reintegro dei farmaci in caso di disfunzioni di stoccaggio, per l’ergonomia della scatola e per la possibilità, da parte della stessa farmaceutica, di proporre autonomamente progetti di miglioramento dell’intero processo organizzativo.
Inoltre, è stato dato un punteggio qualitativo a chi offrisse anche medicinali in più rispetto ai tre da decreto (immunoglobulina, albumina e fattore VIII, ndr). Uno dei nodi è proprio questo: in Toscana il dopo gara porta 11 prodotti, ben otto in più dei tre obbligatori, mentre il Veneto ha scelto di puntare solo sui tre prodotti obbligatori dovrà approvvigionarsi degli altri: dovrà comprarli. Ciò vorrà dire spendere in un secondo momento e a riflettori spenti, quei soldi risparmiati al momento della gara, quando gli occhi dei media erano puntati e pronti a raccontare del virtuoso Veneto.
Tra gli altri punti citati dall’Accordo per la plasmaderivazione tra Emilia Romagna, Calabria, Puglia e Sicilia, alla voce qualità, che nella gara ha pesato per il 60 per cento, si segnalano: il coordinamento di interventi di miglioramento dell’efficienza della produzione e della qualità del plasma trasferito all’industria che risulterà aggiudicataria, l’analisi dei bisogni di plasma e farmaci plasmaderivati (di concerto con le Regioni firmatarie e con il Centro nazionale sangue), la programmazione della produzione e distribuzione dei farmaci e il monitoraggio delle scorte.
10.CHI LAVORA I FARMACI DESTINATI A SALVARE VITE?
Lo scenario fin qui delineato parla di un’apertura al mercato: nel 2018 ciò può significare apertura alle multinazionali. E’ un bene o un male per il sistema sangue italiano? Si può rispondere che siamo davanti a un meccanismo quasi ineluttabile nell’era di una globalizzazione spinta, che però oggi sta mostrando anche i suoi limiti.
Donatorih24 nongiudica, ma ha un compito preciso, informare: chi sono le società che stanno vincendo gli appalti? Come è normale in un mercato fluttuante, oggi i nomi sono chiari, ma domani essi potrebbero essere più sfumati.
Facciamo un esempio: il nome della società che ha vinto il bando in Toscana è Baxalta incorporated (spin off di Baxter). Una società acquisita nel 2016 da Shire che ha così dato vita a un nuovo colosso operante a livello globale, tanto che il Ceo, Flemming Ornskov, dichiarava: «Compiuta la combinazione con Baxalta, Shire diventa leader globale nelle malattie rare sia per fatturato che per pipeline».
L’azienda ha oltre 22mila dipendenti in più di cento paesi nel mondo. Il frazionamento del plasma per la produzione di emoderivati in Italia viene fatto nello stabilimento di Rieti, 350 i dipendenti per immunoglobuline, albumina e fattori di coagulazione, mentre a Pisa si lavora alla produzione di albumina, successiva al frazionamento effettuato a Rieti. L’espansione di Shire e dei relativi prodotti si prefiggeva di servire meglio i pazienti con malattie rare e altre patologie altamente specialistiche.
Forse non tutti sanno però che proprio nei giorni in cui la Baxalta si aggiudicava la gara del raggruppamento Pla.Net, la società giapponese Takeda stava già valutando l’acquisizione di Shire. In modo da far nascere il nono gruppo farmaceutico mondiale in termini di fatturato.
Un’acquisizione dal valore di ben di ben 54 miliardi di euro, con una transazione che include 30 dollari per azione in cash. La Takeda così facendo dichiara guerra ai big del mercato statunitense: già forte in oncologia, neurologia e settore gastrointestinale, si apre al mercato dei prodotti per le malattie rare.
Un’operazione definita dagli esperti economici del settore, “mastodontica”. Un accordo che si dovrebbe chiudere entro l’8 gennaio 2019, secondo dichiarazioni provenienti dalla stessa società giapponese.
Ma i fatti non finiscono qui. C’è chi, all’interno della stessa Takeda ritiene tale operazione un disastro, e non parliamo di un “chiunque”, ma di Kazu Takeda, discendente del fondatore. Attorno a lui una serie di piccoli azionisti rappresentanti di 130 famiglie che hanno investito nella compagnia ma che al “no deal” sono riusciti a portare solo il 10 per cento dei voti. Un gruppo addirittura rinominato “thinking about Takeda’s bright future”.
Perché questo interessa i donatori di sangue?
Perché secondo il capofamiglia Takeda, messo in minoranza sull’accordo, l’interessamento per Shire comporterebbe non solo una perdita dal punto di vista dell’identità aziendale (il concetto di takedaismo, ossia il profitto aziendale che rende felici i dipendenti) ma anche un esborso di denaro eccessivo: per finanziare l’acquisizione della società Shire, Takeda contrarrà un debito di circa 27 miliardi di euro (circa 31 miliardi di dollari).
Come ridurre tale debito una volta acquisita la Shire? Vendendo alcune attività della Shire stessa: secondo quanto riporta la testata giornalistica Bloomberg, Takeda starebbe già valutando infatti la cessione delle attività di Shire in oculistica. Disinvestimenti vari – di cui poco si sa ancora ufficialmente – che porterebbero Takeda a raccogliere circa 5 miliardi di dollari.
D’altra parte, poco dopo aver raggiunto l’accordo per l’acquisto di Shire, il Ceo di Takeda, Christophe Weber, aveva dichiarato che la sua società avrebbe perseguito una politica di riduzione dei costi necessari per rendere l’acquisto fattibile senza compromettere l’innovazione.
Cosa significa riduzione dei costi in questo caso?
Nulla vieta che Takeda possa decidere di cedere altri rami d’azienda, magari collegati al sistema sangue. Ma qui andiamo ovviamente nel campo delle supposizioni. Alle nostre domande Silvia Ficorilli, Communications Director di Takeda Italia S.p.A. ci ha gentilmente risposto: «Al momento purtroppo non mi è possibile darle riscontro, il processo di acquisizione è ancora in corso e fino alla sua conclusione non è possibile fornire alcuna informazione».
Fatto sta che la fusione Takeda-Shire ha già ricevuto l’approvazione delle autorità di Stati Uniti, Cina, Brasile e alla fine di novembre anche della Commissione europea. (leggi qui l’approfondimento di Donatorih24)
Cosa significherebbe in futuro questa acquisizione per il plasma lavorato? Cosa vieta che la lavorazione del plasma passi da multinazionale a multinazionale? I controlli delle procedure saranno sicuramente dei più ferrei, ma crediamo che questi siano passaggi importanti che i donatori debbano conoscere.